この国で年間約45万件実施されている体外受精は、採取した卵子と精子を出合わせ培養した「受精卵(胚)」を子宮に戻し、妊娠をめざす治療です。受精卵は複数つくれることも多いものの、多胎妊娠を避けるため1度に使えるのは原則1つで、残りは余剰卵としてクリニックで凍結保存することになります。
凍結した卵は、先に戻した卵で出産に至らなかった場合は次の治療周期に、出産できた場合はそのきょうだいをつくる際に、融解して使用することが可能です。
「命になるかもしれない」卵が、手の届くところにあるということ。それはときに私たちに希望をもたらし、同時に、苦しめる存在にもなりえます。
今回UMU編集部が掘り下げるのは、この「凍結受精卵が棄てられない」と苦悶する人々の物語です。
不妊治療は無限に続けられるものではなく、保管期間にもいずれは終わりが来ます。かたや年齢的に、経済的に、自分で産む可能性が低くなっても、治療から離れて年数が経ち再開の見込みがなくても、「これで産めるかもしれない」可能性が、私たちが「卵を棄てる」決断を鈍らせています。
UMUでは、そんな悩みの渦中にある15名の当事者と、医療の現場でまさに本人たちの葛藤を見てきた3名の胚培養士にアンケート取材を実施。そのうち1名の当事者インタビューも行いました。
先の見通しが立たないまま、延長保管料を払い続ける人の想い。あるいは、苦渋の決断で「廃棄」同意書にサインした人の想い。それぞれの背景にあるリアルな声を紐解きながら、医療や社会はどう寄り添っていけるのかを考えていきます。
<前編>では匿名で実施したアンケート調査の結果を、<後編>では実名で行った当事者インタビューをお届けします。

受精卵が棄てられない。その背景にある当事者の想いとは?
15名の当事者、それぞれの不妊治療の経緯と凍結卵の現状
はじめに、今回アンケート取材に答えてくれた15名の不妊治療の経緯と凍結卵の現状について共有します。
【年齢】30〜44歳
【治療期間】1〜5年間
【出産経験(子ども)の有無】有り:11名、妊娠中:2名(うち1名は第二子)、無し:3名
【治療状況】現在治療中:2名、現在は治療を行っていない:13名
【保管している受精卵の数】1〜8個
【凍結卵の年間保管料】凍結卵1個あたり年間2〜5万円(保険適応なしの場合)
現在不妊治療を行っていない方(13名)が、今後治療を再開する可能性について(円グラフ)
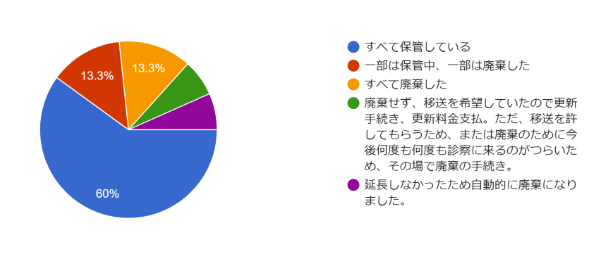
 凍結卵の現状について(円グラフ)
凍結卵の現状について(円グラフ)
また今回、いずれも都内のクリニックを中心に8〜10年の従事歴のある胚培養士3名(※)が、アンケート取材に応じてくれました。当事者の視点と合わせて、胚培養士の声もお届けします。
※生殖医療における凍結受精卵(胚)の廃棄問題について、業界全体を代弁する回答は難しく、あくまで現場でプロフェッショナル経験を積んだ医療者個人というお立場で、各人のスタンスによりお声をお寄せくださったものです。
凍結卵の「廃棄同意書」へのサインは心理的な負荷がある
凍結卵を保管している方が、多くはもう不妊治療を続けていないにもかかわらず、その卵を廃棄するかを迷っているその理由とは? 背景にあるそれぞれの気持ちをたどります。
現在第二子を妊娠中なので、無事に生まれるまでは凍結卵を取っておきたいと思っています。とはいえ、生まれてからも、無事に1歳になるまで、小学生になるまで、と延々と廃棄の決断はできないようにも感じています。もともと二人の子どもを授かりたいと思っていたので、もう移植はしないつもりではいるのですが……。
一人目の子育てが想像していた以上に手間がかかり、マンパワー不足、金銭面の不安、仕事との両立の困難から、二人目に踏み切れないが、いつか産みたくなる日が来るかもしれない。歳を重ねていくことを考えると、若いうちに採取した卵子での受精卵が棄てられない。
きょうだいをつくってあげたいという思いがあるから。受精卵は私にとってはただの細胞じゃない。
一つ目に移植した受精卵が着床し子どもが産まれたので、保管している凍結卵も移植すれば妊娠するかもしれない命だと思ってしまうと、廃棄できない。自分の勝手な都合で命につながる受精卵をつくったのに、また自分の勝手な都合で棄てることに罪悪感を覚えてしまう。
年齢的にも体力的にも経済的にも、子どもを産み育てるのが難しく今後移植はできないので、廃棄するしかないとは思っているものの、「廃棄同意書」にサインできる心の整理が今はできていない。心の整理ができるまでは保管しておきたい。
そうした迷いをパートナー(夫)に相談している方が多い中、受精卵に対する考え方の違いを感じている方もいるようです。
夫は「これ以上子どもを望んでいないのに、どうして保管を延長したいの?」と不思議そうでしたが、私の「無事生まれるまで安心できない」という意見を汲んでとりあえず1年保管延長しています。
夫婦で相談し子どもは一人でいい、という結論に至ってからは、「いつ廃棄するの?」と急かされ喧嘩になった。移植して産むつもりがないのなら、費用的にも無駄で、そのお金を娘のために使った方がいいという考え方には納得できるものの、いざ「廃棄同意書」に署名することを思うと心理的負荷がある。夫は受精卵を命とは捉えていないため、夫婦間のギャップが大きいと感じる。
迷っている方の中で、廃棄のタイミングを今後いつ決断するかについては「未定」とされる方が多いながらも、かたや「閉経してから」「40歳になってから」「あと5年後」といったお答えや、出産の可能性を一つの区切りにしている方もいました。
胚培養士も現場で、受精卵の廃棄に悩む女性たちの声を聞いています。
約10年前に培養した受精卵を毎年更新に来る患者さんがいました。現在は採卵を行うことも難しい年齢で、おそらく妊娠はあきらめているかと思いますが、保管の更新は続けています。
一度は廃棄の決断をしてもまた1年延長する方、同意書を書いたのちにもう一度夫婦で相談したいから待ってほしいと言われる方もいます。

受精卵が子どもの命につながった経験があるから、簡単には廃棄できない。それでもー
続いて、悩みながらも凍結卵を廃棄した方が、その決断に至った理由と経緯、その背景にある想いに迫ります。
モザイク胚(正常な染色体の細胞と染色体異常のある細胞が混在すること)なので、着床しても流産する可能性が高い、かつ今後正常な受精卵を移植した際にも影響が出る、とのことで移植はしませんでした。自ら廃棄同意書にサインもできず、かといって移植しない受精卵に年間5万円を払って延長することもできず、迷っているうちに、更新期限が過ぎ、病院からメールと封書が届いても延長手続きをしなかったため、廃棄となりました。
きょうだいがほしいと思っていたので、2回連続で採卵し凍結しましたが、実際に一人出産してみると、二人目の出産は困難だと思うように。その一方で、凍結卵から我が子が産まれているため、命のもとだと思うと廃棄もできない。その後、いわゆる産後クライシスで夫婦関係が悪化し、離婚が成立したため、廃棄する流れになりました。離婚していなければ、いまだに移植予定のない胚盤胞を保管していたかもしれません。
せっかく不妊治療して胚盤胞まで育ってくれた受精卵を捨てたくない、もう命同然だと思っていました。ただ、生まれた双子を育てるのにいっぱいいっぱいで、次に迎えることができる数年後まで凍結しておく料金がとても高額で払えないと、断念しました。年齢があと5年若ければ、また考えも違ったかもしれません。
治療期間2年で、胚盤胞11個を7回移植しても一度も着床せず、治療方針・内容に疑問があったため、凍結卵1個を前院に保管したまま転院、治療継続を選択しました。転院先での移植に利用するため凍結卵移送を希望し、前医を予約したものの、同医師からの心ない言葉で傷つけられた経験を思い出し、前日に嘔吐するほど拒否反応を示してしまいました。夫に付き添ってもらいたかったけれど、院の方針で診察室に男性は入れず一人で受診。医師の対応は変わらず威圧的で、移送を希望していることすら言えずに看護師さんに相談しましたが「移送は認められないだろう」「移送する場合も20万円ほどかかる」とのことでした。最初に通院した病院の選択が間違っていたのだと心から悔しく、胚盤胞を救えない無力さを感じつらいですが、移送は断念し、廃棄を選びました。
妊娠に至る受精卵を廃棄してしまうかもしれない恐怖があったが、医師から「これは着床しないか、着床しても流産しちゃう卵ですね」と断定的な言い方をしてもらえたことで廃棄の決断ができた。
また、廃棄に至るプロセスにおいてパートナーである夫、病院の担当医やカウンセラーに相談して決めた方がいるなか、誰にも相談できずひとりで決断した方もいます。
夫と相談することもなく、周りの人には誰にも相談できず、ひとりで廃棄を迎えたのはしんどかったな、と思います。
胚培養士のお立場で、現場で患者さんからその決断について相談を受けるケースも。「ほかの患者さんはどうやって廃棄を決めているのか?」と聞かれることもあるそうです。
主に、体力、年齢、経済的な事情で、これ以上子どもを望まなくなった方が廃棄に至っています。採卵は、妊娠率などを考慮して1回の採卵で多くの卵子が取れるように過剰に卵巣を刺激するため、余れば棄てることを前提に行います。残っている受精卵が必ずしも着床し胎児になるとは言えないので、受精卵=命だと重く受け止め過ぎないこと、受精卵が残っていると悩んでしまうこともあるため、受精卵の廃棄は前向きな選択であることを伝えています。

受精卵の廃棄への罪悪感・抵抗感を低くするために考えられる選択肢
「医療や研究開発に役立てる」「受精卵を提供する」
凍結卵の保管を続けるにしても、廃棄するにしても、その決断の背景には、年齢や体力、経済的な壁、パートナーとの関係性など、それぞれの事情が絡み合っています。編集部からの「もし、なんの制約もなかったら本音としてはどうしたい(どうしたかった)か」という質問に対しては、ほとんどの方が、“お腹(子宮)に戻したい(戻したかった)”と答えています。
もともといたお腹の中に戻してあげたい。
すべて移植して出産したい。
移植したい。まだ卵だけど、大事な大事な我が子だから。
現在の日本社会で選べるかどうかは別として、海外含め、移植する予定のない凍結卵を「医療や研究開発に役立てる」「クリニックや仲介団体経由で別のカップルに寄付する(受精卵の提供・縁組)」といった選択肢も存在します。そうした選択も含め、もし仮に選べるとしたらどんな選択肢を取りたいか。それぞれの気持ちを伺いました。
できれば不妊治療の発展に役立てて欲しい。
医療や研究機関で役立ててもらうことができるのなら、廃棄する悲しみや罪悪感を軽減できるかもしれません。
仮に別のカップルに寄付する場合、「自分で産んで育てたかったのに」「あの子は本当は私と夫の子どもなのに」という気持ちが湧くんじゃないかという懸念がある。それでも、受精卵を廃棄するよりは生まれてきてほしいと思う。ただ、トラブルを避けるために、寄付するカップルは全く知らない人であってほしいし、その後どうなったかも知りたくない。
廃棄するよりはマシかもしれないけれど、現時点ではどちらの選択肢も取りたくない。
自分たちの子ども(卵なんですが)を研究開発に使われるのは、未来のためだと言われても抵抗があります。他人のもとへ渡すことにも抵抗を感じました。
さまざまな疾患がある人たちのためにも、受精卵の提供という選択肢はあっていいと思います。
生殖医療からのお立場として、胚培養士の視点も合わせて伺いました。
研究に関しては、倫理委員会を設けて適切な準備とアウトプットが可能であれば賛成です。日本中の廃棄卵は相当数あるはずなので、今後の不妊治療の発展のために非常に有意義な研究ができると思います。
別のカップルに寄付することに関しては、研究よりも遥かにハードルが高く、卵子提供と似たような問題があると思います。国や学会のような大規模な組織が管理しなければ、営利的な目的で使われてしまう懸念を持ちます。
海外では35歳以降の妊活において、卵子提供の選択が増えています。日本は遺伝的なつながりを求める傾向が強いと思いますが、遺伝だけで良好な親子関係は築けません。個人の見解ですが、卵子・受精卵の選択が増えれば、妊娠率は上がり、不妊治療の期間も短縮されるかと思います。より早い段階で提供卵を選択することで、超高齢出産も防げる可能性があるのではないかと考えます。
「妊娠しない時期に移植する」「受精卵の供養を行う」「発育を止めた胚を持ち帰る」
また、海外含め、凍結卵を廃棄する抵抗感を下げるため「妊娠不可能な時期に移植し、体内でお別れする」「受精卵の供養を行う」「完全に受精卵の発育を止めて自宅に持ち帰る」といった事例もあるようです。もし選択が可能だった場合、取りたい選択肢はあるでしょうか。
不妊治療の過程で莫大なお金を使ってきて、妊娠不可能な時期であっても移植にはまた大きなお金がかかると思うので躊躇します。
院長から「残りの子たちも待っていますから、是非お迎えに来てくださいね」と言われたことが心に響いており、妊娠不可能な時期にあえて移植し「お迎えには行った」という体をとって、精神的なダメージや罪悪感を少しでも軽減したい。
受精卵の供養を行う、もしくは持ち帰る。すでに生まれている子どもと同じように過ごしたいから。
余計に悲しくなりそうなので、供養セレモニーをすることには抵抗があります。
受精卵の写真をもらえるクリニックがあると聞いたことがあります。なかったことにしたくないので、どんなかたちでもこの世に存在したことを残したい。
遺骨のような感覚で、発育を止めたあとに持ち帰り、そばに置いておきたい。
胚培養士3名はこうした選択肢に関して、ニュアンスの差はありながら「患者さまが望むのであれば」というスタンスを示しています。
患者さまが望むことであれば選択肢には入ってほしいと思います。ただ、妊娠不可能な時期に受精卵を戻すこと自体にも費用が発生しますし、選んだとしても「本当にこの選択で良かったんだろうか」と悩まれる方もいます。医療とはまた別のサービスとしてあってもいいかもしれません。
患者さまが望むならよいと思います。妊娠不可能な時期に体内に戻すことは、技術的に対応できますし、コストが見合えばできると思います。
患者さんがその方法を望むのであれば、実施を否定する理由はありませんが、融解操作や移植操作にも費用は発生してしまうため、クリニック側から積極的に勧めるものでもないと思います。受精卵の葬式や供養に関しても、胚を患者さんがどのように考えるかによるものであり、あくまで個々のクリニック単位で(患者ニーズに応じて)検討すべきことと思います。

受精卵の廃棄は、次の人生、次の命につながっていくかもしれない
前編の最後に、胚培養士3名から、医療の提供側としてできること、当事者へのメッセージをお伝えします。
気持ちの整理ができず、廃棄に踏み切れない患者さまに対しては、適切なカウンセリングをしたうえで、いくつかの選択肢を示すべきかと思います。気持ちの整理ができるまで更新を続ける、お持ち帰りいただく、第三者(研究機関や受精卵を望む方)に提供するなど。そのうえで、患者さまご自身で決めていただく。
更新を続ける場合には、我々は大切に管理していきますが、廃棄をする場合、個人的には医療側はある程度機械的であったほうがいいと考えています。全てを「将来赤ちゃんになるはずだった受精卵」と捉えると、私たち医療者の方も心が病んでしまいますから。
患者さまそれぞれの考えを持たれている中、受精卵を「人になる前の状態」として大切に想ってくださることは、いち胚培養士として嬉しく思います。
先日、助産師さんが「お産は振り返りが大切なんです」とおっしゃっていましたが、不妊治療も、辛い経験であるけれど、振り返ることで、授かった命の出産とその後の育児、授からなかった場合には次の人生に向かう準備になるのかもしれません。
受精卵の廃棄については、もう少し法整備が進み、PGTA(着床前診断)が広く認められれば、患者さまも選択がしやすくなるのでは?とも。医療側からの情報発信や技術提供によって、患者さまの悩みが軽減できるのなら、精査した上で取り入れていきたいと思います。
不妊治療を進めるうえの前提として、医師との相性もあるので、合わなかったら転院も良いと思います。病院に気を遣わなくていいです。安心安全に治療を進めることを優先してください。あまり無理せず、もっとご自身を大事にしてください。
また、家族計画があり子どもを何人、と考えている方にとって、受精卵を廃棄する選択は自然なことだと思います。受精卵=命と考えてしまうかもしれませんが、異常胚であることもあれば、正常な受精卵であっても着床しないこともあります。また、廃棄された受精卵は胚培養士のトレーニングに使用されることが多く、次の誰かの命につながっています。廃棄したとしても、次の命になると捉えていただけたら、それがみんなの幸せにつながっていくと思います。
ここまでの<前編>では、不妊治療を経てできた「受精卵が棄てられない」患者当事者の背景にある想いを、医療提供側である胚培養士の視点とともに、多角的に届けてきました。
続く<後編>では、ある一人の当事者のインタビューを深掘りし、その上で悩みを抱く当人たちと地続きにある医療や社会、私たちに何ができるのか、当事者女性たちから語られた13篇のメッセージをお届けします。

アンケート取材および編集・文 / 徳 瑠里香、UMU編集部
取材協力(Special Thanks)
・当事者経験者のみなさま ナゾノうにさん/Sakuraさん/NYさん/SHさん/すみれさん/nrさん/わさびねこさん/モモンガさん/MMさん/Y.Iさん/高瀬知聡さん/Y’sさん/SCさん/リヒマムさん/ほか記名なし
・胚培養士のみなさま
ぶらす室長さん/かずのこさん/Tさん
\ライター徳の書籍発売中!/
本記事のライターであり、「女性の選択と家族のかたち」を主なテーマに執筆活動を行う徳瑠里香のデビュー作、「それでも、母になる」が好評発売中です!
「それでも、母になる: 生理のない私に子どもができて考えた家族のこと」(ポプラ社刊)
\あなたのSTORYを募集!/
UMU編集部では、不妊、産む、産まないにまつわるSTORYをシェアしてくれる方を募集しています。「お名前」と「ご自身のSTORYアウトライン」を添えてメールにてご連絡ください。編集部が個別取材させていただき、あなたのSTORYを紹介させていただくかもしれません!
メールを送る

